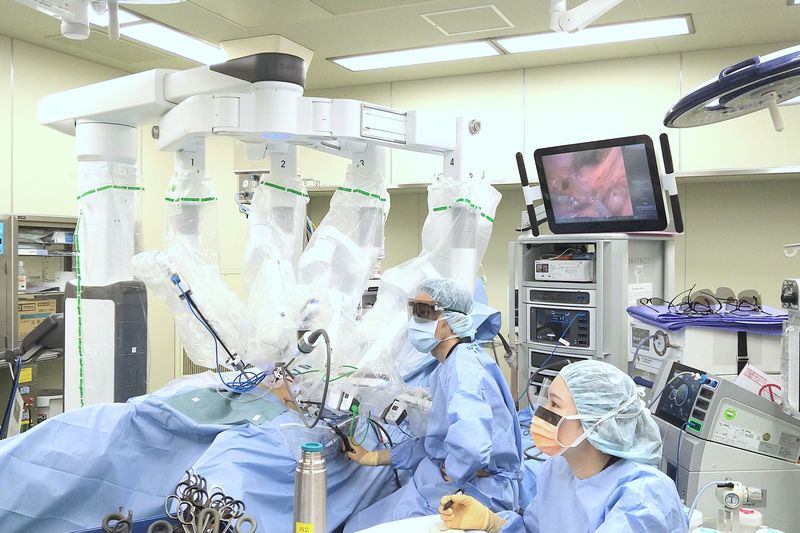
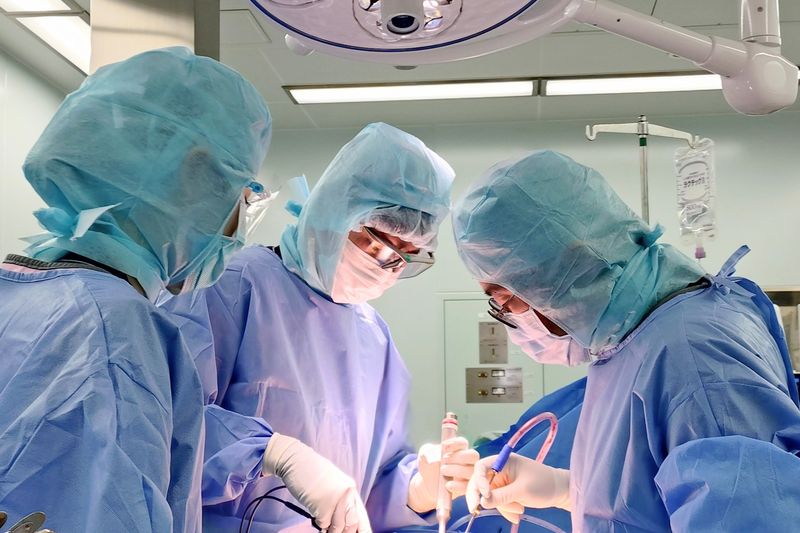
心臓血管外科
スタッフの紹介
| 医長 | |
| 医師 | |
| 非常勤医師 |
診療科紹介
心臓血管外科では、心臓・大動脈疾患および末梢血管疾患に対する診断と手術治療を行っています。
スタッフは藤田医師(心臓血管外科全般)、鳥家医師(心臓血管外科全般)、中井医師(大動脈外科、血管外科、ステントグラフト)の心臓血管外科専門医3名による診療体制で、全員があらゆる心臓血管外科領域の患者様を担当し、診療にあたっています。
心臓・大動脈疾患の手術は身体への負担が大きくなることが多く、患者様がなかなか手術を受ける決心がつかないということも度々生じますが、十分理解できることです。ですが、手術を受けなければ生命に関わるという状況もございますので、病状や手術の必要性、術後合併症等に関して正しくご理解いただき、その上で手術を受けるかどうかを判断いただくことがとても重要と考えます。そこで当科では、できるだけわかりやすく説明するよう努めています。もし理解しにくいことがございましたら、遠慮なくご質問ください。
昨今の高齢化などの様々な要因により難易度の高い手術も増えていますが、我々は日々研鑽に励み、岡山医療センターを受診して良かった、手術を受けて良かったと思っていただけるような医療を提供できるよう尽力して参ります。
診療を担当する疾患・手術
| 後天性心疾患 | |
|---|---|
| 心臓弁膜症: |
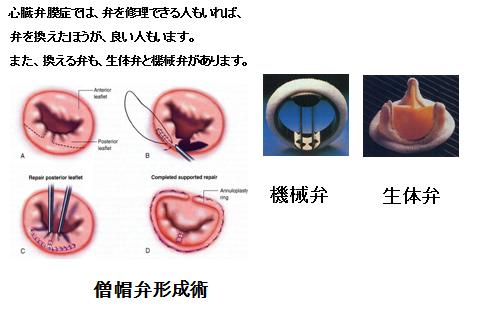
大動脈弁狭窄・閉鎖不全 → 大動脈弁置換術 僧帽弁狭窄・閉鎖不全 → 僧帽弁形成術・置換術 三尖弁閉鎖不全 → 三尖弁形成術 |
| 冠動脈疾患: |
狭心症、心筋梗塞 → 冠動脈バイパス術 心筋梗塞後合併症 → 左室形成術、左室瘤切除術 等 |
| 不整脈: | 心房細動 → Maze手術・左心耳閉鎖術 |
| 先天性心疾患: |
心房中隔欠損症 → 心房中隔欠損閉鎖術 心室中隔欠損症 → 心室中隔欠損閉鎖術 |
| 肺動脈疾患: | 慢性血栓塞栓性肺高血圧症(CTEPH) → 血栓内膜摘除術 |
| 大動脈疾患: |
胸部大動脈瘤、腹部大動脈瘤、大動脈解離 → 人工血管置換術、ステントグラフト内挿術 |
| 末梢動脈疾患: |
急性動脈閉塞症 → 血栓除去術 閉塞性動脈硬化症 → バイパス術・血栓内膜摘除術 末梢動脈瘤 → 人工血管置換術 その他 透析用シャント造設術 など |
| 静脈疾患: | 下肢静脈瘤 → 静脈瘤切除術・血管内焼灼術など |
心臓弁膜症の手術
冠動脈バイパス手術
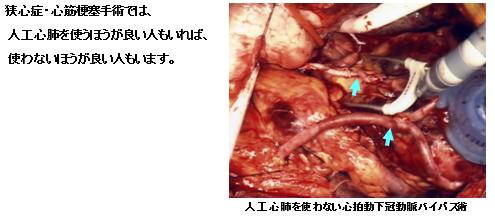
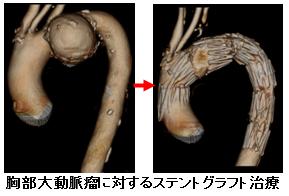
大血管手術
下肢静脈瘤手術(血管内焼灼術に使用する機器)

手術症例数
| 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | |
| 心臓胸部大動脈手術(開心術) | 124 | 110 | 118 | 52 | 23 |
| 弁膜症手術(複合手術含む) | 62 | 45 | 30 | 15 | 4 |
| 冠動脈手術(複合手術含む) | 55 | 65 | 56 | 20 | 12 |
| 胸部大動脈手術(複合手術含む) | 11 | 14 | 16 | 5 | 3 |
| その他 | 15 | 9 | 16 | 12 | 4 |
| ステントグラフト内挿術 | 13 | 11 | 24 | 19 | 12 |
| 胸部大動脈 | 5 | 5 | 15 | 6 | 1 |
| 腹部大動脈 | 8 | 6 | 9 | 13 | 11 |
| 腹部大動脈手術(開腹) | 11 | 11 | 13 | 21 | 9 |
| 末梢血管手術 | 111 | 155 | 113 | 95 | 72 |
| 合計 | 259 | 287 | 267 | 187 | 115 |
--入院および入院予定の患者様へ--
当院は一般社団法人 National Clinical Database(NCD)が実施するデータベース事業および 「日本成人心臓血管外科手術データベース」(JCVSD:Japan Adult Cardiovascular Surgery Database)の趣旨に賛同し、これらの事業に参加しております。つきましては、皆様のご理解とご協力を賜りますようお願い申し上げます。
ご同意をいただきました患者様のデータを各データベースへ登録させていただいています。登録の作業は当院の担当者が行いますので、皆様に何かしていただくことはございません。登録の際には個人情報の取り扱いに十二分の配慮を行っています。なお、このデータ収集への同意および参加は自由であり、ご自身のデータの登録を望まれない方は、遠慮なくお申し出ください。登録から除外させていただきますが、そのような場合でも診療や看護等において不利益を受けることはございませんので、ご安心ください。
一般社団法人 National Clinical Database(NCD)が実施するデータベース事業
この事業は、日本全国の手術・治療情報を登録し、集計・分析することで医療の質の向上に役立て、患者さんに最善の医療を提供することを目指すプロジェクトです。この法人における事業を通じて、患者さんにより適切な医療を提供するための医師の適正配置が検討できるだけでなく、患者さんに最善の医療を提供するための参考となる情報を得ることができます。
参照ホームページ
一般社団法人 National Clinical Database:http://www.ncd.or.jp/about/
当院ホームページ「NCD事業への参加について」:https://okayama.hosp.go.jp/01_annai/01-06_yakusoku/01-06_5NCD.html
日本成人心臓血管外科手術データベース (JCVSD)
現在日本の心臓血管外科手術の結果に関する状況は全国規模では把握されておらず、どのような手術がどれくらいの危険性でなされているのか、また、手術前の状態が良好な方と重症な方とで手術の危険性にどの程度違いがあるのか、といった内容に関して全国規模の研究はなされておりません。そこで、心臓血管外科手術を受ける患者さんの手術前の医学的身体状況と行われた手術およびその結果を調査し、これをデータベースとして情報収集し、全国的に集計することにより日本の心臓血管外科学の進歩、ひいては国民全体の福祉健康の増進に寄与することを目的としています。
参照ホームページ:http://www.jacvsd.umin.jp/about.html