放射線科
スタッフの紹介
| 医長 | |
| 医長 | |
| 医師 | |
| 医師 | |
| 医師 | |
| 医師 | |
| 専攻医 |
診療科紹介
現在、放射線科は医師7名、診療放射線技師24名、看護師2名、受付1名の体制です。業務は、一般・透視撮影部門、CT部門、MRI部門、IVR部門、核医学部門、放射線治療部門に分かれています。
放射線科医は現在7名(放射線診断専門医4名、放射線治療専門医2名、専攻医1名)で、単純X線写真から最先端画像までの画像診断と、画像誘導下で行う局所治療(IVR)、及び放射線を使った侵襲性の少ないがん治療(放射線治療)を行っています。日本医学放射線学会認定の放射線科専門医修練機関、日本IVR学会認定のIVR専門医修練施設に認定されています。
読影部門
CT、MRI、RI(核医学検査)を中心に画像診断を行っております。検査件数はおよそCT:24000件/年、MRI:7400件/年、RI:1200件/年です。
CTは320列CT装置と80列CT装置の2台、MRIは3.0T-MRI装置と1.5T-MRI装置の2台体制で検査を行っています。核医学部門ではSPECT-CT装置が導入されています。これにより通常の核医学画像とCT画像の融合画像を作成することができ、核医学画像単独では困難であった診断も可能となっています。
令和3年8月に導入された最新の80列CT装置では、AI技術であるDeep Learningが搭載されており、被ばく量を減らし、かつ少ない造影剤で高画質なCT画像が得られ、患者さんに優しい検査が可能となっています。
各画像診断機器で得られた画像は検査終了後すぐに画像診断専用の端末や電子カルテ上に配信されます。それらの画像を詳細に読影し、速やかに画像診断レポートを作成して主治医に報告することが我々画像診断医の役割です。さらに各専門科とのカンファレンスにも参加し、連携を密にして情報を共有することによってより適切な診断できるように日々努力しています。

IVR部門
IVRとは原語であるInterventional Radiologyの略語(*注)で、日本語では画像下治療とも訳されています。X線透視像、血管造影像、CTやエコー画像を見ながら、カテーテルと呼ばれている細い管や、針を用いて病気を診断、治療する方法です。当科では他診療科と協力のもと、様々なIVRを行っています。* 国際的な略称はIRです。
たとえば、肝細胞癌に対しては、肝動脈塞栓術を施行しています。これは、足の付け根の動脈(大腿動脈)からカテーテルを挿入し、肝臓の腫瘍に栄養している動脈まで進めていき、抗がん剤や血管を塞ぐ薬を入れる治療法です。
肝硬変に伴う胃静脈瘤に対しては、大腿や頸部の静脈からカテーテルを挿入し、バルーン閉塞下逆行性経静脈的塞栓術(B-RTO)等を行っています(図1)。胃静脈瘤内に硬化剤が良好に停滞(図1f)することで胃静脈瘤の退縮(図1b,e)が得られます。

その他、先天的に肺の動静脈に異常な短絡のある疾患である「肺動静脈奇形」に対する塞栓術も積極的に行っています(図2)。短絡部分の選択的かつ密なコイル塞栓によって異常血管の血流が消失し、病変に起因する脳梗塞を予防することができます。

肺動静脈奇形治療シェーマ

図2a 造影CT 3D像
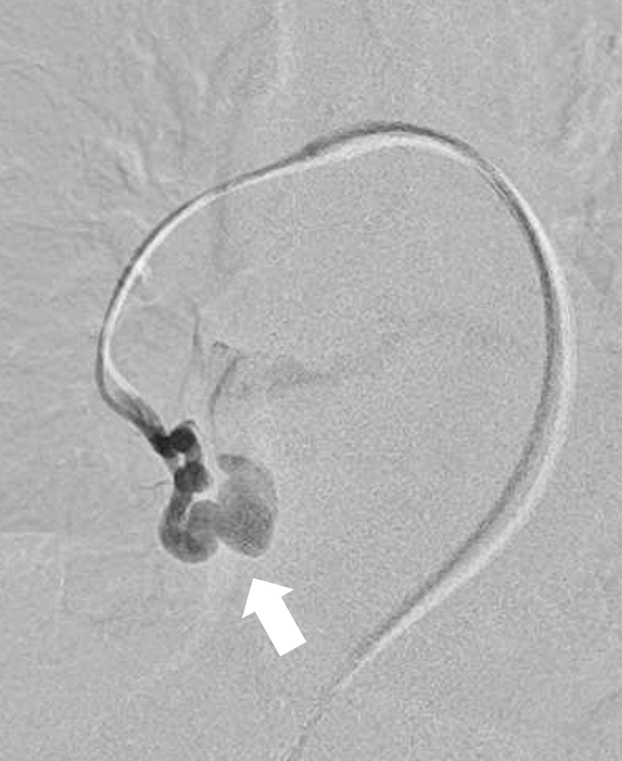
図2b 選択的肺動脈造影
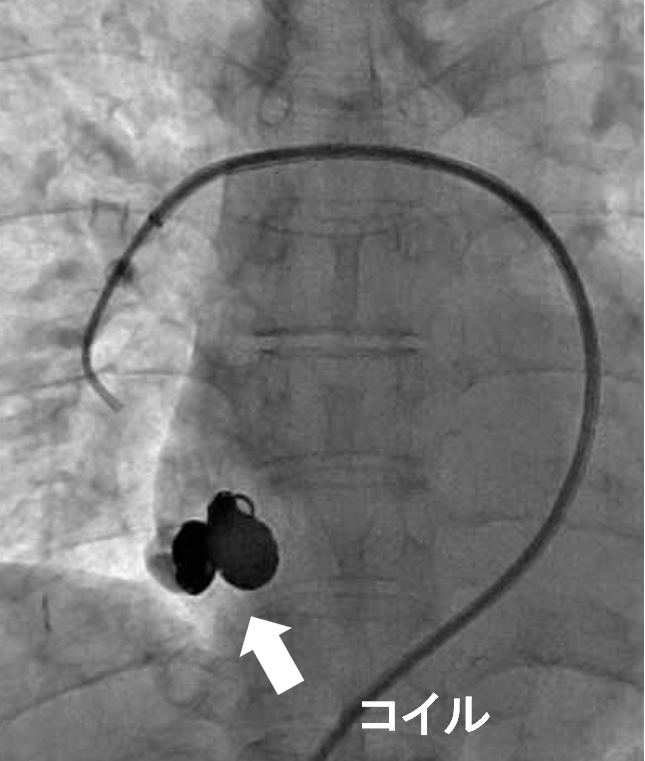
図2c 塞栓後 透視画像
また、全身の病変に対して、CTやエコーガイド下生検を施行しています。リアルタイムに画像を見ながら皮膚を介して針を進め、生検針を数mm単位の正確さで腫瘍に到達させ、組織を採取して診断をすることができます(図3)。
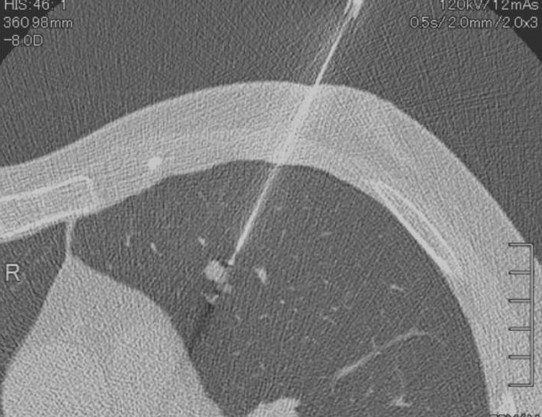
図3 肺生検時 CT透視像
産科出血、術後出血、喀血、交通外傷による出血などに対する救命のための緊急的な血管内塞栓術を施行することもあります(図4)。塞栓術により低侵襲かつ速やかに止血が得られます。

図4a 造影CT

図4b 腎動脈造影
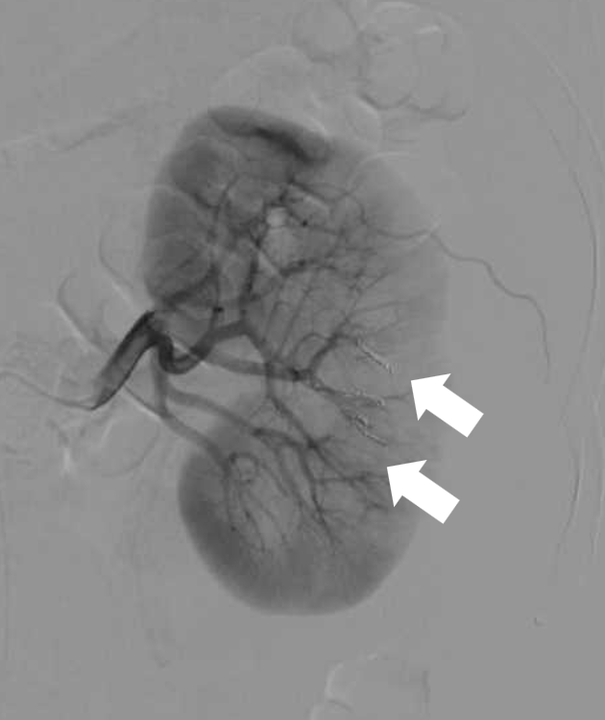
図4c 塞栓後 腎動脈造影
腎動脈末梢に2カ所の仮性動脈瘤(活動性出血)が見られます。選択的コイル塞栓術により腎臓の造影効果は保たれながら動脈瘤の描出は消失しています。
また、血液透析患者さんのシャント不全に対して、シャント血管のPTA(バルーン拡張術)も積極的に行っています。
IVRは外科手術に比べ体への負担が少なく、高い治療効果が得られることから、近年、急速に普及しています。当院では年間230件ほどのIVRを施行しており、2024年度からはIVR専門医2名の体制となり、より多くの診断・治療が行えるようになりました。
放射線治療部門
放射線治療は、手術療法、化学療法と並ぶがん治療の中心的治療法です。「切らずに治す」を理念として、患者さんの負担が少ない治療を実践しています。
放射線治療患者数は約230人/年で、直線加速器(リニアック)を用いた外部照射による治療を行っています。
リニアック装置は、強度変調放射線治療(IMRT)、定位放射線治療、画像誘導放射線治療(IGRT)に対応した高精度なものです。
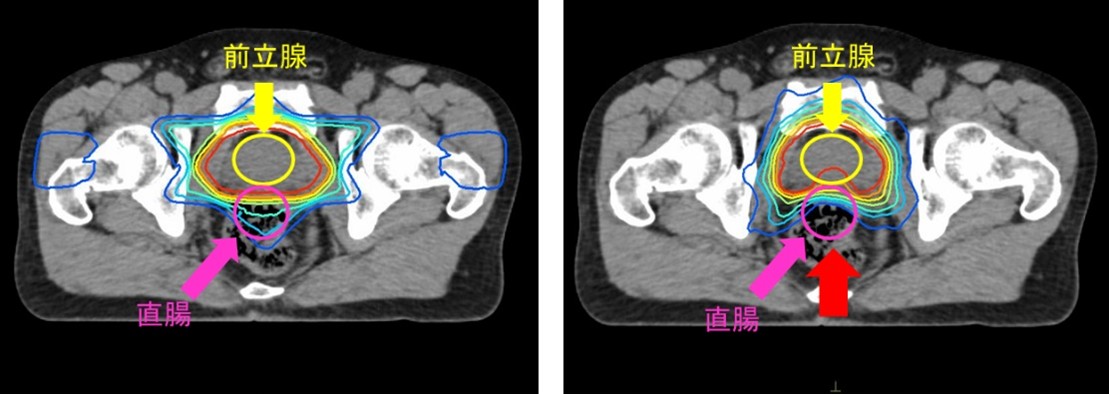
IMRTは、コンピュータの助けを借りて、腫瘍・ターゲットの形状に合わせて放射線を照射できる革新的な照射技術です。腫瘍・ターゲットに線量を集中し、正常組織の線量を少なくすることができます。例えば前立腺癌では前立腺のすぐ後ろに直腸があり、放射線が直腸に多量に当たると出血するため、直腸をできるだけ避けて照射する必要があります。図は線量分布図というもので、どこにどれだけ放射線が当たっているかを表しており、左が従来の放射線治療、右がIMRTとなります。IMRTでは、直腸に当たる放射線の線量が従来の放射線治療よりも少なくなっています(赤い矢印)。前立腺癌だけではなく、頭頸部癌、脳腫瘍、肺癌、大腸癌、悪性リンパ腫など遠隔転移の無い全身のがんに対して行っています。
定位放射線治療はピンポイント照射とも言われ、比較的小さな病変に対して、従来の放射線照射よりも多方向から放射線を照射します。がんのみに集中してピンポイントに大線量の放射線を当てることで、治療効果が高く副作用の少ない治療を行うことができます。脳腫瘍、脳動静脈奇形、3ヵ所以内の原発性肺癌、転移性肺癌、原発性肺癌、転移性肺癌、転移性脊椎腫瘍、オリゴ転移に対して行っています。
IGRTとは、画像情報をもとに患者さんの位置誤差を補正しながら、正確に治療を行う技術です。リニアックに取り付けられたポータルイメージングシステムにより、治療寝台上にてX線画像、CT画像が取得でき、治療計画時と治療時の体位のずれを認識し、2-3mm程度の誤差での照射が可能です。
前立腺IMRT
リニアック装置
放射線治療
X線CT
バイプレーンフラットパネル心臓カテーテル装置の紹介
MRIの紹介
アイソトープ検査
アイソトープ治療
新しいアイソトープ治療について
読影部門診療実績
|
|
CT
|
MRI
|
単純Xp
|
RI
|
マンモ
|
|
2019年度
|
23895
|
8305
|
63340
|
1160
|
643
|
|
2020年度
|
23517
|
7895
|
62952
|
1103
|
668
|
|
2021年度
|
23748
|
7737
|
62571
|
1265
|
719
|
|
2022年度
|
24125
|
7322
|
60822
|
1229
|
764
|
|
2023年度
|
24259
|
7323
|
59988
|
1057
|
783
|
最近5年間のIVR件数
|
2019年度
|
2020年度
|
2021年度
|
2022年度
|
2023年度
|
|
230件
|
223件
|
293件
|
281件
|
239件
|
2023年度 IVR 主な手技(計239件)
|
主な手技
|
症例数
|
|
透析シャントPTA
|
81
|
|
CTガイド下生検(肺、骨、縦隔など)
|
42
|
|
膿瘍ドレナージ
|
34
|
|
気胸、膿胸ドレナージ
|
16
|
|
肝動脈塞栓術(肝TACE)
|
14
|
|
大動脈ステント留置前コイル塞栓術
|
11
|
|
気管支動脈塞栓術(喀血)
|
6
|
|
VATSマーカー留置
|
4
|
|
CVポート留置
|
4
|
|
移植腎動脈PTA
|
4
|
|
動脈塞栓術(術後出血)
|
4
|
|
子宮動脈塞栓術(産後出血)
|
4
|
|
副腎静脈サンプリング
|
2
|
|
動脈塞栓術(消化管出血)
|
2
|
|
腎動脈塞栓術(腎AML、腎生検後出血)
|
2
|
|
肋間動脈塞栓術(血胸)
|
1
|
|
肝動脈塞栓術(肝生検後出血)
|
1
|
|
動脈塞栓術(動脈瘤切迫破裂)
|
1
|
|
BRTO(胃静脈瘤塞栓術)
|
1
|
治療部門診療実績
|
原発巣別新規患者数
|
2019年度
|
2020年度
|
2021年度
|
2022年度
|
2023年度
|
|
脳・脊髄
|
6
|
2
|
2
|
3
|
3
|
|
頭頚部(甲状腺を含む)
|
19
|
11
|
14
|
13
|
21
|
|
食道癌
|
3
|
3
|
11
|
5
|
3
|
|
肺・気管・縦隔腫瘍
|
37
|
36
|
72
|
61
|
64
|
|
乳癌
|
14
|
21
|
28
|
32
|
34
|
|
肝・胆・膵癌
|
1
|
2
|
3
|
1
|
2
|
|
胃・小腸・結腸・直腸癌
|
9
|
5
|
11
|
10
|
6
|
|
婦人科腫瘍
|
0
|
0
|
0
|
1
|
1
|
|
泌尿器系腫瘍
|
22
|
17
|
38
|
30
|
32
|
|
造血器リンパ系腫瘍
|
33
|
32
|
24
|
22
|
28
|
|
皮膚・骨・軟部腫瘍
|
33
|
40
|
23
|
19
|
32
|
|
その他(悪性腫瘍)
|
5
|
4
|
7
|
10
|
9
|
|
良性疾患
|
0
|
0
|
0
|
2
|
0
|
|
15歳以下の小児例
|
0
|
0
|
0
|
1
|
3
|
|
新規患者数
|
182
|
173
|
233
|
210
|
238
|