泌尿器科
過去のトピック
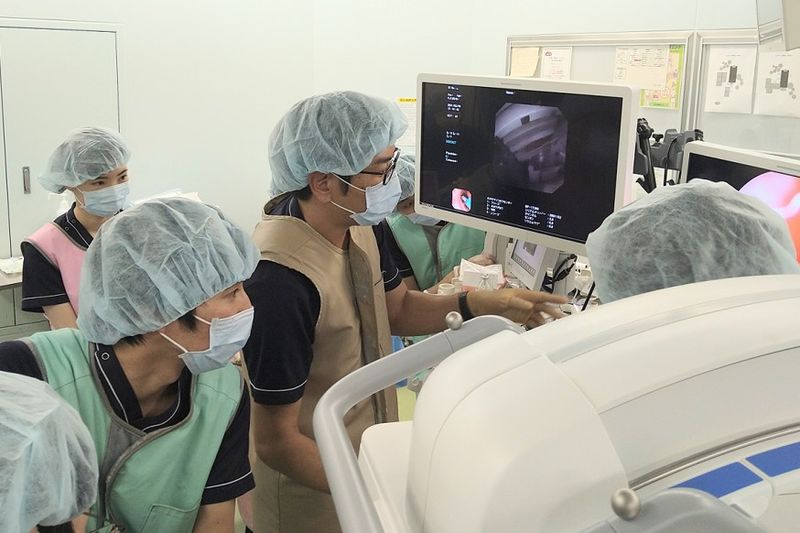
尿路結石症治療を開始しました!
手術は尿道を介して硬性、もしくは軟性尿管鏡(内視鏡)を尿管や腎まで挿入し、直接結石を確認しながら、レーザーを用いて破砕します。破砕された結石はバスケットカテーテルとういう結石をつかむ器具で回収するため、安全かつ確実に破砕から摘出が可能です。
軟性鏡を用いる手術はf-TUL:flexible transurethral lithotomy、硬性鏡を用いる手術は手術はTUL:transurethral lithotomyと呼ばれ、結石のある場所で使い分けを行います。
当院の最新のレーザー機器は従来の砕石モードに加え、ダスティングという結石を跳ねさせずに砂状に砕石できるモードを備え、より安全に短時間での手術を行うことができます。
両側の尿路結石や大きな結石など1回で破砕・摘出できない場合があり、また、手術時間が長くなると尿路感染による敗血症のリスクが上がるため、そのようなことが予想される場合は手術を複数回に分けるなど、安全第一の手術を心がけています。
術後は尿管浮腫が起こることがあるため、術後に尿がスムーズに流れるように一定期間は尿管ステントと呼ばれる細い管を留置します。
手術は腰椎麻酔、もしくは全身麻酔下に行い、入院期間は3~5日程度です。
患者様の状態や希望に沿って治療を行っていきます。
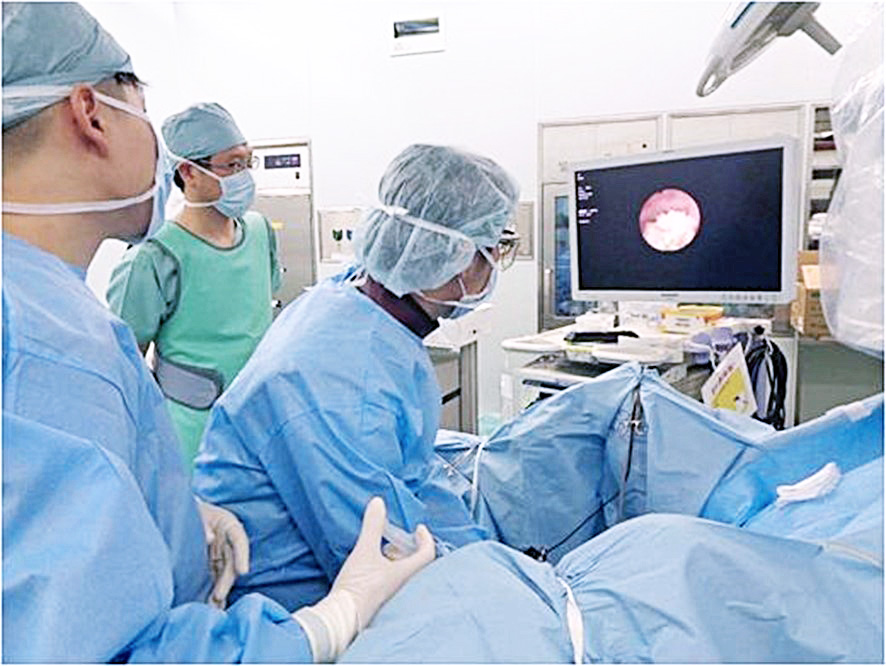
腹腔鏡手術を開始しました!
・2015年より当院は前立腺癌に対する腹腔鏡手術認定施設になりました。腹腔鏡手術は、複数の術者が共同してモニターに映し出されたおなかの中を観察しながら行う手術です。拡大した視野が得られ、細かい部分まで目が行き届きますが、その操作には熟練が必要です。このため、特に技術が必要とされる腹腔鏡下前立腺全摘術を行うに当たっては、認定が必要となっています。
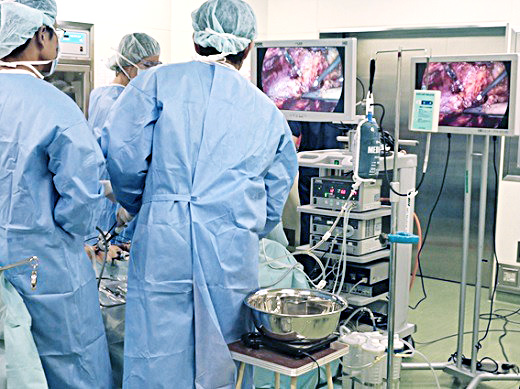
1.小径腎腫瘤に対する腎部分切除術
最近、CTや超音波検査などの画像診断の進歩により、小径の腎腫瘤が発見されることが多くなりました。腎血管筋脂肪腫といる特殊な良性腫瘍以外は、画像で診断を確定することが困難であり、最終的には組織診断(手術あるいは生体検査により組織を採取し、顕微鏡的に診断すること)が必要になります。
腎癌を疑って手術を行ったところ、11%は良性腫瘍であったとの報告もあります。このような症例では、腎摘除術を行った場合は、不必要な摘出が行われたことになります。さらに、最近の研究では、腎癌であっても、腎摘除術が行われた症例の生存率は、腎部分切除術に劣ることが示されています。
以上の点から、小径の腎腫瘤に対して腎摘除術を行うことは、片側の腎の機能が永久に失われる後遺症を残すことになります。癌が完全に、安全に切除されることは当然として、腎癌に対する手術では、腎機能が損なわれることが一番大きな侵襲です。傷の痛みは術後1日から数日で軽快しますので,身体への負担は一時的です。
当施設では,可能な症例では腎部分切除術を積極的に行っています。安全に手術が行われ,完全に癌が摘除できることを前提に,ミニマム創手術などの低侵襲手術を導入しています。
2.腹腔鏡下小切開手術(ミニマム創内視鏡下手術)
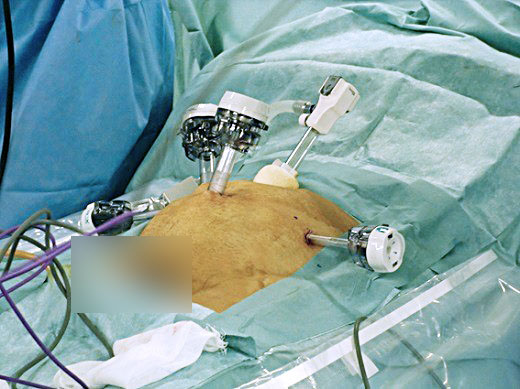
腎および前立腺に対する手術は、腹腔鏡下小切開手術(ミニマム創内視鏡下手術)(図1)を行なっています。
前立腺癌に対する手術は、6~8cm程度の切開で行なっています。腎に対する手術は、5~8cm程度の切開で行っています。
腎の手術では従来は15~20cmの腰部斜切開で筋肉、神経を切断して行なっており、術後の疼痛が遷延し、腹部の変形が後遺症として認められました。
腹腔鏡下小切開手術では、症例によっては約5cmの切開で、手術を行なっています。術後の疼痛が軽度で、早期に離床が可能であり、腹部の変形もなく、患者様に喜ばれています。
腹腔鏡下腎摘除術では、身体に開けた穴から手術を行ないますが、最終的には、腎を体外に取り出すために5cm程度の切開が必要になります。それならば、最初から臓器を摘出するのに必要な大きさに切開し、そこから手術をすれば良いことになります。さらに、腹腔鏡手術では、二酸化炭素ガスを注入して、手術部を拡張します(気腹)。このため、二酸化炭素を使用することによる合併症が生じる可能性があり、また、腹腔鏡手術では腹膜を通して手術を行ないますので、術後に腹膜に腸が癒着して、腸閉塞を来たす可能性があります。トロッカーという穴から手術を行ないますので、専用の使い捨て器具が必要であり、医療コストが高額になります。これらの弱点を克服し、低侵襲性を維持した手術が腹腔鏡下小切開手術です。
詳細は、日本ミニマム創泌尿器内視鏡外科学会のホームページをご参照ください。
(外部のHPが開きます。)
3.前立腺肥大症に対する経尿道的核出術(TUEB)
前立腺肥大症に対する経尿道的手術を積極的に行なっています。平成20年からは、経尿道的核出術(TUEB、チューブと読みます)を導入しました。
前立腺肥大症に対する標準的手術としては、30年以上前から、経尿道的前立腺切除術(TUR-P)が行われてきました。
しかし、肥大した前立腺組織を尿道側(内側)から切除していくため、被膜側(外側)からの血管を何度も切断しなければなりません。
そのため、出血が避けられず、大きな前立腺では、輸血も必要となります。
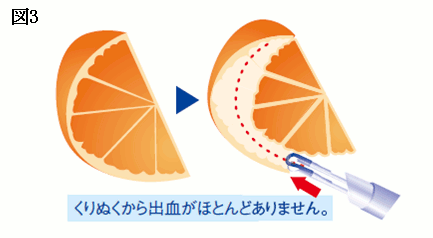
また、内側から切除するため、完全な切除が困難でした。前立腺をミカンにたとえると、以前のTUR-Pでは、ミカンの中心部から、外側の皮に向かって、実を少しずつ削り取っていたため、その間果汁が漏出するように出血が続いていました(図2)。

当院が実施しているTUEBでは、前立腺を被膜に沿ってくりぬく手術であり、完全な切除を可能にするとともに、血管を根元で止血しますので、出血がほとんどありません。
つまり、ミカンの外側の皮を残して、内側の房をはがすように切除する方法です。この方法により、大きな前立腺肥大症も、安全に手術することが可能になりました(図3)。
当院は、従来から行われてきた標準的手術であるTUR-Pとともに、新しい手術であるTUEBを選択可能です。
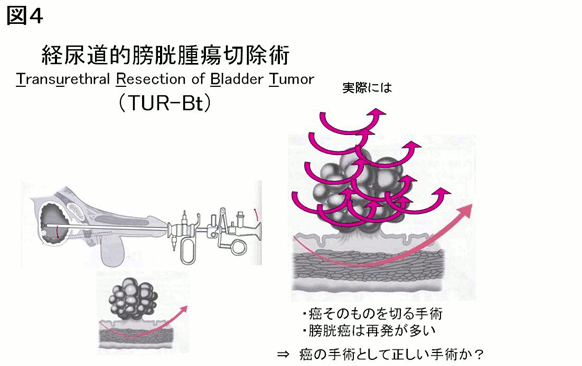
4.膀胱がんに対する経尿道的膀胱腫瘍一塊切除法
膀胱がんに対しては、経尿道的切除術が第一選択の治療法です。
しかし、従来の方法では、図4のごとく、がんを表面から表面から切除します。このため、がん細胞が膀胱内に散って、再発の原因となります。
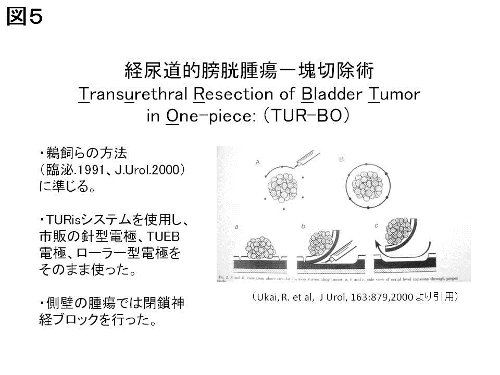
また、細かな切りくずになりますので、顕微鏡で調べても(病理診断といいます)、がんがどこまであったのか、深さや範囲の判定に苦慮することがありました。これらの欠点を克服する目的で、一塊切除法を取り入れています。Transurethral Resection of Bladder Tumor in One-piece(TURBO、ターボ)といいます(図5)。
TURBOでは、がんを一塊として切除するため、がん細胞を膀胱内に散らす可能性が少なくなります。また、病理診断で、深さや広がりの診断がさらに正確に行うことができるようになりました(図6)。